快速回答:青壯年的膝蓋痛跟中老年的退化性關節炎完全不同。最常見的 6 種問題各有不同的痛點和特徵,正確辨識才能對症治療。本文涵蓋 Osgood-Schlatter、髕骨肌腱炎、髂脛束症候群、髕骨股骨疼痛症候群、軟骨軟化症、離斷性骨軟骨炎的完整鑑別與治療方案。
你的膝蓋痛是哪一種?先從痛點定位
青壯年膝蓋痛不是一個病,而是一群完全不同的問題。第一步是確認「到底哪裡痛」:
| 痛的位置 | 最可能的問題 | 好發族群 |
|---|---|---|
| 膝蓋正下方骨頭凸起處 | Osgood-Schlatter 生長板疼痛 | 10-14 歲運動少年 |
| 膝蓋正下方肌腱上(精確壓痛點) | 髕骨肌腱炎(跳躍者膝) | 15-30 歲籃球/排球選手 |
| 膝蓋外側,跑到一定距離才痛 | 髂脛束症候群(ITBS) | 長跑者、自行車、登山 |
| 膝蓋前側整片模糊痛 | 髕骨股骨疼痛症候群(PFPS) | 跑者、年輕女性 |
| 膝蓋前側+研磨感、咔咔聲 | 軟骨軟化症 | 15-35 歲活躍族群 |
| 膝蓋內側深處+卡住感 | 離斷性骨軟骨炎(OCD) | 10-20 歲運動少年 |
如果你是 40 歲以上,膝蓋整體痠痛、僵硬、上下樓梯咔咔響,更可能是退化性問題,請參考退化性膝蓋痛完整指南。
想要更直觀的比較,請看青壯年膝蓋痛 6 種問題完整比較表。
一、Osgood-Schlatter 生長板疼痛(10-14 歲)
你的孩子說「膝蓋下面那邊好痛」,用手摸發現膝蓋正下方有一塊骨頭比另一隻腳明顯凸起——這就是 Osgood-Schlatter。
青少年在快速成長期,脛骨粗隆還是生長板狀態,股四頭肌透過髕骨肌腱反覆拉扯這個脆弱的生長板,造成微撕裂和發炎。研究顯示盛行率約 10-20%,男生略高於女生(Circi et al., 2017)。
關鍵特徵: 骨頭凸起處按壓劇痛、跑跳加重、休息緩解。多數在 16-18 歲骨骼成熟後自然緩解。
治療重點: 不需完全停止運動。TECAR 射頻加速生長板周圍組織修復(4-6 次),搭配股四頭肌和大腿後側伸展。詳見 Osgood-Schlatter 完整指南。
二、髕骨肌腱炎——跳躍者膝(15-30 歲)
打完籃球或排球後,膝蓋正下方有一個非常精確的壓痛點。不是整個膝蓋痛,而是髕骨下緣、肌腱附著的那個位置。起跳和落地的瞬間痛感最強烈。
髕骨肌腱每次跳躍落地承受體重 6-8 倍的拉力。訓練量超過修復速度,肌腱內部膠原蛋白開始斷裂和退化。超音波可見肌腱增厚和低回音區域。排球選手盛行率高達 45%、籃球選手約 32%(Lian et al., 2005)。
跟 Osgood-Schlatter 怎麼分: Osgood-Schlatter 痛在更下方的骨頭凸起(10-14 歲),髕骨肌腱炎痛在髕骨正下方的肌腱上(15-30 歲)。
治療重點: 依病程分三階段——早期 TECAR 射頻(4-6 次)、慢性期震波(3-5 次)、頑固型加 PRP 超音波導引注射。離心蹲是目前實證最強的訓練(Vetrano et al., 2013)。詳見髕骨肌腱炎完整指南和分階段治療策略。
三、髂脛束症候群——跑者膝外側痛(20-40 歲)
跑步跑到 3-5 公里後膝蓋外側突然開始刺痛,停下來走路幾分鐘就好了。下坡跑和下樓梯特別明顯。這個「跑到固定距離才痛」的特徵是 ITBS 最關鍵的鑑別線索。
傳統認為是髂脛束「太緊」,但研究已證實髂脛束本身幾乎無法被拉長(Falvey et al., 2010)。真正的問題是臀中肌無力——臀中肌弱導致跑步時骨盆側傾、膝蓋內旋,增加髂脛束在股骨外上髁的摩擦。
治療重點: 核心是臀中肌強化訓練(側臥抬腿、阻力帶蚌殼式),搭配跑姿調整(增加步頻到 180 步/分鐘)。急性期用 TECAR 射頻深層加熱膝蓋外側發炎組織快速緩解,慢性期加震波。詳見髂脛束症候群完整指南和跑者膝完整指南。
四、髕骨股骨疼痛症候群——膝蓋前側瀰漫痛(15-40 歲)
膝蓋前側「整片」不舒服。不像髕骨肌腱炎那麼精確,而是膝蓋前方、髕骨周圍的模糊疼痛。上樓梯痛、下樓梯更痛、在電影院坐兩小時站起來膝蓋僵硬(「電影院徵象」)。
髕骨股骨疼痛症候群(PFPS)是跑步族群最常見的膝蓋問題,佔所有跑步傷害的 25-40%(Taunton et al., 2002)。主因是股四頭肌(特別是內側頭 VMO)和臀肌無力,導致髕骨軌跡偏移。
跟軟骨軟化症怎麼分: PFPS 是功能性問題(軟骨結構正常),軟骨軟化症有實際的軟骨結構退化(超音波或 MRI 看得到)。
治療重點: 90% 靠肌力訓練(Cochrane 系統性回顧支持,van der Heijden et al., 2015)。急性疼痛期搭配 TECAR 射頻可快速緩解,讓患者更快開始訓練。詳見髕骨股骨疼痛症候群完整指南。
五、軟骨軟化症——膝蓋前側痛+咔咔聲(15-35 歲)
跟 PFPS 很像的膝蓋前側痛,但多了一個關鍵特徵:彎膝蓋時有「沙沙」的研磨感,像兩張砂紙在摩擦,有時還會「喀」一聲。
軟骨軟化症是髕骨背面的關節軟骨開始退化、變軟、變粗糙。從表面軟化(Grade I)到磨穿見骨(Grade IV),共分四級。多數年輕患者在 Grade I-II,及早介入可以防止惡化。
PFPS 不處理可能演變成軟骨軟化症——從功能問題變成結構問題。
治療重點: 肌力訓練為核心(跟 PFPS 方向一致),Grade II 以上可考慮 PRP 關節腔注射促進軟骨修復。避免深蹲超過 90 度。詳見軟骨軟化症完整指南。
六、離斷性骨軟骨炎(OCD)——膝蓋卡住+腫脹(10-20 歲)
這是 6 種問題中需要最高警覺的一個。除了膝蓋痛,最關鍵的線索是卡住感:膝蓋活動時偶爾有東西卡住、甚至鎖在某個角度動不了,伴隨反覆腫脹。
OCD 是膝關節骨頭表面的軟骨和底下的骨頭因血液供應不足而壞死、可能剝離的病變。如果壞死的骨軟骨片掉入關節腔變成游離體,就會造成卡住和鎖住。
「卡住」是 OCD 最重要的鑑別線索。 Osgood-Schlatter 和髕骨肌腱炎不會有卡住感。如果你的孩子膝蓋痛之外還有卡住症狀,需要儘早就醫。
治療重點: 穩定型(Grade I-II,生長板未閉合)可保守治療(活動限制 6-12 週),癒合率約 50-67%(Kocher et al., 2006)。不穩定型或有游離體需轉介骨科手術。復健科會先用超音波和 X 光初步評估,懷疑 OCD 再安排 MRI。詳見離斷性骨軟骨炎完整指南。
按年齡快速定位
| 年齡 | 最常見的問題 |
|---|---|
| 10-14 歲 | Osgood-Schlatter 生長板疼痛、離斷性骨軟骨炎(OCD) |
| 15-25 歲 | 髕骨肌腱炎、髕骨股骨疼痛症候群、軟骨軟化症 |
| 20-40 歲 | 髂脛束症候群、髕骨股骨疼痛症候群、髕骨肌腱炎 |
分階段治療策略
運動性膝蓋痛的治療核心原則:根據病程選擇最適合的工具。
早期(0-3 個月)→ TECAR 射頻快速恢復
TECAR 射頻深層加熱提升血循,加速發炎代謝物清除,活化膠原蛋白合成。適合所有 6 種問題的急性期緩解。Osgood-Schlatter 的青少年特別適合,因為治療溫和舒適。多數 4-6 次可明顯改善。
慢性期(3-6 個月)→ 震波刺激修復
症狀超過 3 個月,肌腱從發炎進入退化。震波治療的機械刺激破壞異常新生血管和痛覺神經,迫使肌腱重啟修復。主要適用於髕骨肌腱炎和髂脛束症候群。3-5 次,每週 1 次。
頑固型(超過 6 個月)→ 加 PRP 超音波導引注射
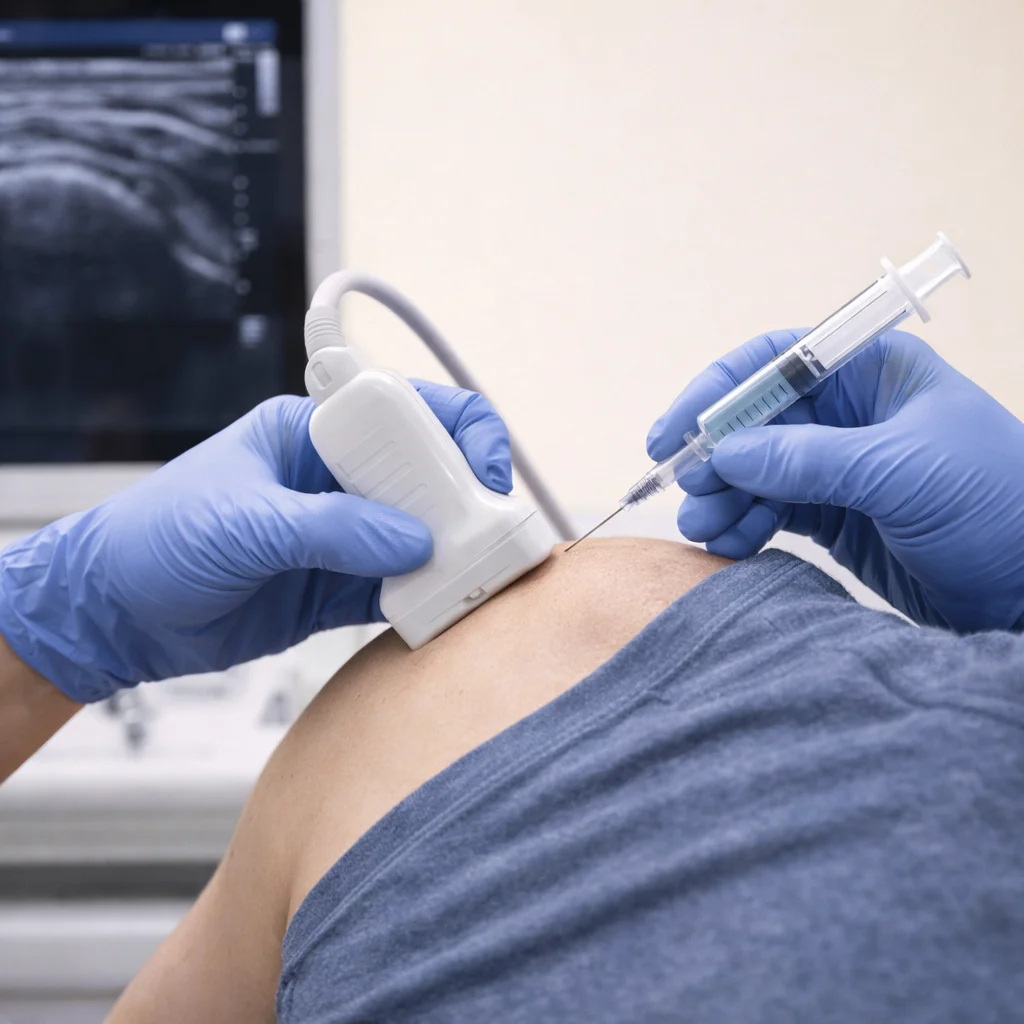
PRP 超音波導引注射將自體生長因子精準注入退化最嚴重的區域。研究顯示 PRP 在慢性髕骨肌腱炎的 12 個月效果顯著優於震波(Vetrano et al., 2013)。軟骨軟化症 Grade II 以上也可考慮 PRP 關節腔注射。
所有階段都不可少:肌力訓練
| 問題 | 核心訓練 |
|---|---|
| Osgood-Schlatter | 股四頭肌+大腿後側伸展 |
| 髕骨肌腱炎 | 離心蹲(斜板上,3 秒下、1 秒起,每天 3×15) |
| 髂脛束症候群 | 臀中肌強化(蚌殼式、側臥抬腿) |
| 髕骨股骨疼痛、軟骨軟化症 | 股四頭肌 VMO 強化+臀肌訓練 |
| 離斷性骨軟骨炎 | 活動限制期間的低負荷維持訓練 |
完整的居家運動教學請參考膝蓋痛復健運動 6 招。
什麼時候該去看復健科?
以下任何一項,建議就醫評估:
- 疼痛持續超過 2 週,休息和伸展沒有改善
- 膝蓋有腫脹(不只是痠)
- 膝蓋有卡住或鎖住的感覺(⚠️ 需要儘早就醫)
- 疼痛影響日常活動
- 自己分辨不出是哪種問題
復健科可以用超音波即時檢查:肌腱增厚、軟骨變化、積液、新生血管等,多數問題門診就能確診,不一定需要 MRI。詳見膝蓋痛要看哪科?
延伸閱讀
各疾病完整指南:
- Osgood-Schlatter 病——青少年生長板疼痛
- 跳躍者膝(髕骨肌腱炎)——膝蓋正下方精確壓痛
- 髂脛束症候群(ITBS)——膝蓋外側跑步痛
- 髕骨股骨疼痛症候群(PFPS)——膝蓋前側瀰漫痛
- 軟骨軟化症——膝蓋研磨感+咔咔聲
- 離斷性骨軟骨炎(OCD)——膝蓋卡住+腫脹
- 青壯年膝蓋痛完整比較——6 種問題一張表看懂
分階段治療與運動指南:
- 跳躍者膝&跑者膝分階段治療——射頻→震波→PRP 完整策略
- 跑步膝蓋痛怎麼辦?跑者膝完整指南——自我檢測、跑姿矯正、復健運動
- 聚焦式 vs 發散式震波——兩種震波的原理與適應症比較
注射與治療選項:
- PRP 治療膝蓋的效果——自體生長因子的治療實證
- PRP vs 玻尿酸:怎麼選?——兩種注射治療的比較
- 超音波導引注射 vs 徒手注射——精準度差異
復健與就醫:
- 膝蓋痛復健運動:6 招強化大腿肌力——在家就能做的肌力訓練
- 膝蓋痛要看哪科?——復健科 vs 骨科 vs 風濕免疫科
- 保守治療做了 3 個月還沒好?——何時該升級治療
在地治療資源:
退化性膝蓋問題:
- 退化性膝蓋痛完整指南——關節退化、積水、囊腫、脂肪墊
常見問題
Q: 年輕人膝蓋痛是退化嗎?
A: 通常不是。40 歲以下的膝蓋痛多數是過度使用傷害(肌腱、軟骨、筋膜問題),跟中老年的退化性關節炎機轉完全不同。正確治療後多數可完全恢復。
Q: 運動膝蓋痛可以繼續運動嗎?
A: 完全停止運動反而不利恢復。建議「調整」而非「停止」——降低跳躍次數或跑量到不痛的範圍(疼痛 ≤ 3/10),搭配治療和訓練,逐步回到正常訓練量。
Q: 射頻、震波、PRP 可以同時做嗎?
A: 可以搭配。射頻作為基礎維持血循,同時進行震波刺激修復。PRP 注射後 1-2 週暫停震波,穩定後再接續。
Q: Osgood-Schlatter 長大會好嗎?
A: 多數在骨骼發育完成後(約 16-18 歲)自然緩解。凸起的骨頭可能永久存在但不影響功能。
Q: 膝蓋有時候會「卡住」動不了,嚴重嗎?
A: 卡住或鎖住感需要比一般的膝蓋痛更警覺,可能是離斷性骨軟骨炎(OCD)或半月板問題。建議盡早到復健科做超音波和 X 光檢查。
Q: 怎麼判斷自己在哪個治療階段?
A: 簡單判斷:3 個月內算早期(射頻),3-6 個月算慢性(震波),超過 6 個月算頑固型(加 PRP)。但實際需要醫師透過超音波評估組織退化程度來決定。
Q: 小孩膝蓋下面凸凸的很痛,需要開刀嗎?
A: Osgood-Schlatter 極少需要手術。TECAR 射頻搭配伸展訓練,多數孩子 4-6 週可明顯改善。
Q: 板橋、土城、龜山哪裡可以看?
A: 健心復健科(板橋府中)、建馨復健科(土城)、大明醫院復健科(龜山)皆提供超音波評估、TECAR 射頻、震波治療與 PRP 增生療法。
參考文獻
- Circi E, et al. Treatment of Osgood-Schlatter disease: review of the literature. Musculoskelet Surg. 2017;101(3):195-200. DOI: 10.1007/s12306-017-0479-7
- Lian ØB, et al. Prevalence of jumper’s knee among elite athletes from different sports. Am J Sports Med. 2005;33(4):561-567. DOI: 10.1177/0363546504270454
- Vetrano M, et al. Platelet-rich plasma versus focused shock waves in the treatment of jumper’s knee in athletes. Am J Sports Med. 2013;41(4):795-803. DOI: 10.1177/0363546513475345
- Fredericson M, et al. Hip abductor weakness in distance runners with iliotibial band syndrome. Clin J Sport Med. 2000;10(3):169-175. DOI: 10.1097/00042752-200007000-00004
- Falvey EC, et al. Iliotibial band syndrome: an examination of the evidence behind treatment options. Scand J Med Sci Sports. 2010;20(4):580-587. DOI: 10.1111/j.1600-0838.2009.00968.x
- Taunton JE, et al. A retrospective case-control analysis of 2002 running injuries. Br J Sports Med. 2002;36(2):95-101. DOI: 10.1136/bjsm.36.2.95
- van der Heijden RA, et al. Exercise for treating patellofemoral pain syndrome. Cochrane Database Syst Rev. 2015;1:CD010387. DOI: 10.1002/14651858.CD010387.pub2
- Kocher MS, et al. Management of osteochondritis dissecans of the knee. Am J Sports Med. 2006;34(7):1181-1191. DOI: 10.1177/0363546506290127
- Crossley KM, et al. 2016 Patellofemoral pain consensus statement. Br J Sports Med. 2016;50(14):839-843. DOI: 10.1136/bjsports-2016-096268
- Huang KH, et al. Pain, physical function, and health in patients with knee osteoarthritis. Rehabil Nurs. 2017;42(4):235-241. DOI: 10.1002/rnj.234(本院黃光輝醫師著作)
本文由復健專科醫師撰寫,僅供衛教參考,實際治療方式需經醫師評估。 最後更新:2026 年 4 月